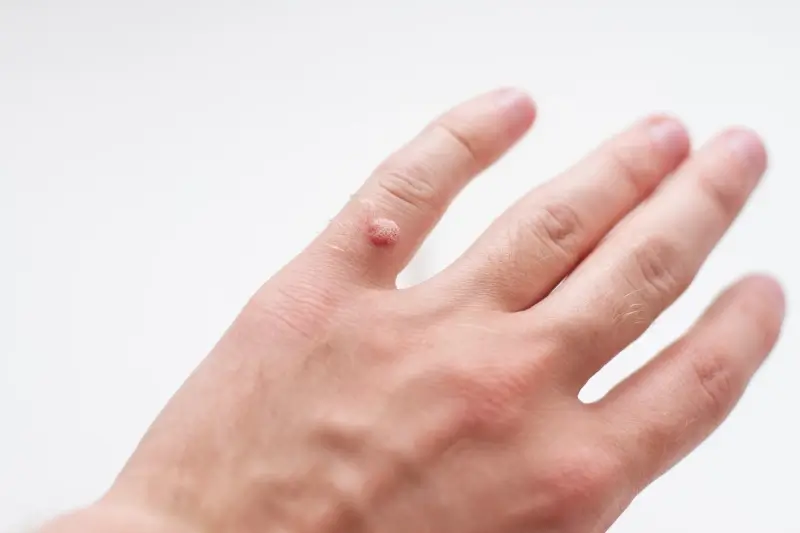
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV). Wirusy te są bardzo rozpowszechnione w środowisku i mogą przenosić się drogą kontaktową. Zrozumienie mechanizmu ich powstawania jest kluczowe do podjęcia skutecznych działań profilaktycznych i leczniczych. Chociaż kurzajki zazwyczaj nie są groźne dla zdrowia, mogą być uciążliwe, bolesne i stanowić problem estetyczny. Dlatego też wiele osób poszukuje informacji na temat przyczyn ich powstawania oraz dostępnych metod leczenia. W tym artykule przyjrzymy się bliżej temu zagadnieniu, wyjaśniając od czego powstają kurzajki i jakie kroki można podjąć, aby się ich pozbyć.
Zakażenie wirusem HPV jest podstawową przyczyną pojawienia się kurzajek. Wirus ten atakuje komórki naskórka, powodując ich niekontrolowany rozrost. Istnieje ponad sto typów wirusa HPV, a różne jego odmiany odpowiadają za powstawanie brodawek w różnych lokalizacjach. Niektóre typy wirusa preferują skórę dłoni i stóp, prowadząc do powstania typowych kurzajek, podczas gdy inne mogą lokalizować się w okolicach narządów płciowych, wywołując tzw. kłykciny kończyste, które wymagają odrębnego podejścia terapeutycznego. Zrozumienie tej różnorodności jest ważne, ponieważ metody leczenia mogą się różnić w zależności od rodzaju brodawki i wirusa, który ją wywołał.
Wirus HPV jest bardzo zakaźny. Do transmisji dochodzi zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z powierzchniami zanieczyszczonymi wirusem. Miejsca takie jak baseny, siłownie, szatnie czy wspólne prysznice stanowią idealne środowisko do rozprzestrzeniania się wirusa, ze względu na wilgotne i ciepłe warunki. Drobne skaleczenia, otarcia czy pęknięcia naskórka ułatwiają wirusowi wniknięcie do organizmu. Dlatego też osoby z osłabioną odpornością lub posiadające uszkodzoną barierę skórną są bardziej narażone na zakażenie. Świadomość dróg przenoszenia wirusa pozwala na wdrożenie odpowiednich środków zapobiegawczych, minimalizując ryzyko infekcji.
Dla kogo kurzajki stanowią szczególne zagrożenie?
Choć kurzajki mogą dotknąć każdego, pewne grupy osób są bardziej podatne na zakażenie wirusem HPV i rozwój brodawek. Przede wszystkim osoby z osłabionym układem odpornościowym mają mniejszą zdolność do zwalczania infekcji wirusowych. Dotyczy to osób cierpiących na choroby przewlekłe, takie jak HIV/AIDS, cukrzyca, choroby autoimmunologiczne, a także osoby przyjmujące leki immunosupresyjne po przeszczepach. U tych pacjentów kurzajki mogą przybierać nietypowe formy, być bardziej rozległe i trudniejsze do wyleczenia.
Dzieci i młodzież również stanowią grupę zwiększonego ryzyka. Ich układ odpornościowy jest wciąż w fazie rozwoju, co czyni je bardziej podatnymi na infekcje. Dodatkowo, dzieci często bawią się w miejscach publicznych, gdzie kontakt z wirusem jest częstszy, a także mogą nie przestrzegać zasad higieny osobistej tak rygorystycznie, jak dorośli. Samouszkadzanie kurzajek, np. poprzez ich skubanie, może prowadzić do rozsiewania wirusa na inne części ciała, powodując pojawianie się nowych zmian. Z tego powodu edukacja na temat higieny i profilaktyki przeciwko kurzajkom jest szczególnie ważna w szkołach i przedszkolach.
Osoby wykonujące zawody związane z częstym kontaktem z wodą, takie jak pracownicy basenów, ratownicy czy osoby pracujące w gastronomii, również mogą być bardziej narażone. Długotrwałe moczenie skóry osłabia jej barierę ochronną, ułatwiając wirusom wnikanie. Podobnie, osoby aktywnie uprawiające sport, zwłaszcza sporty wymagające chodzenia boso po publicznych nawierzchniach, takie jak pływanie czy gimnastyka, powinny zachować szczególną ostrożność. Używanie obuwia ochronnego w miejscach publicznych, takich jak baseny czy siłownie, jest kluczowym elementem profilaktyki.
W jakich miejscach na ciele najczęściej powstają kurzajki?
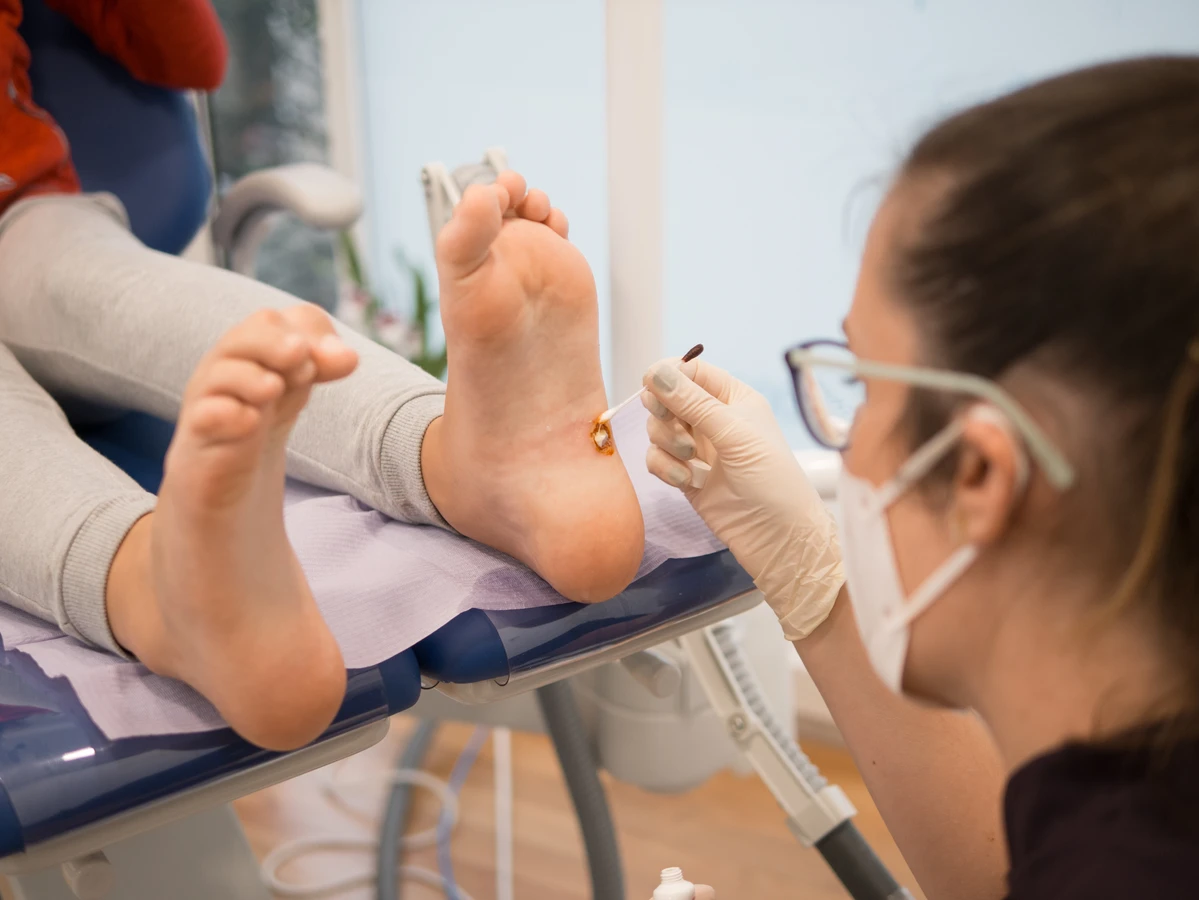
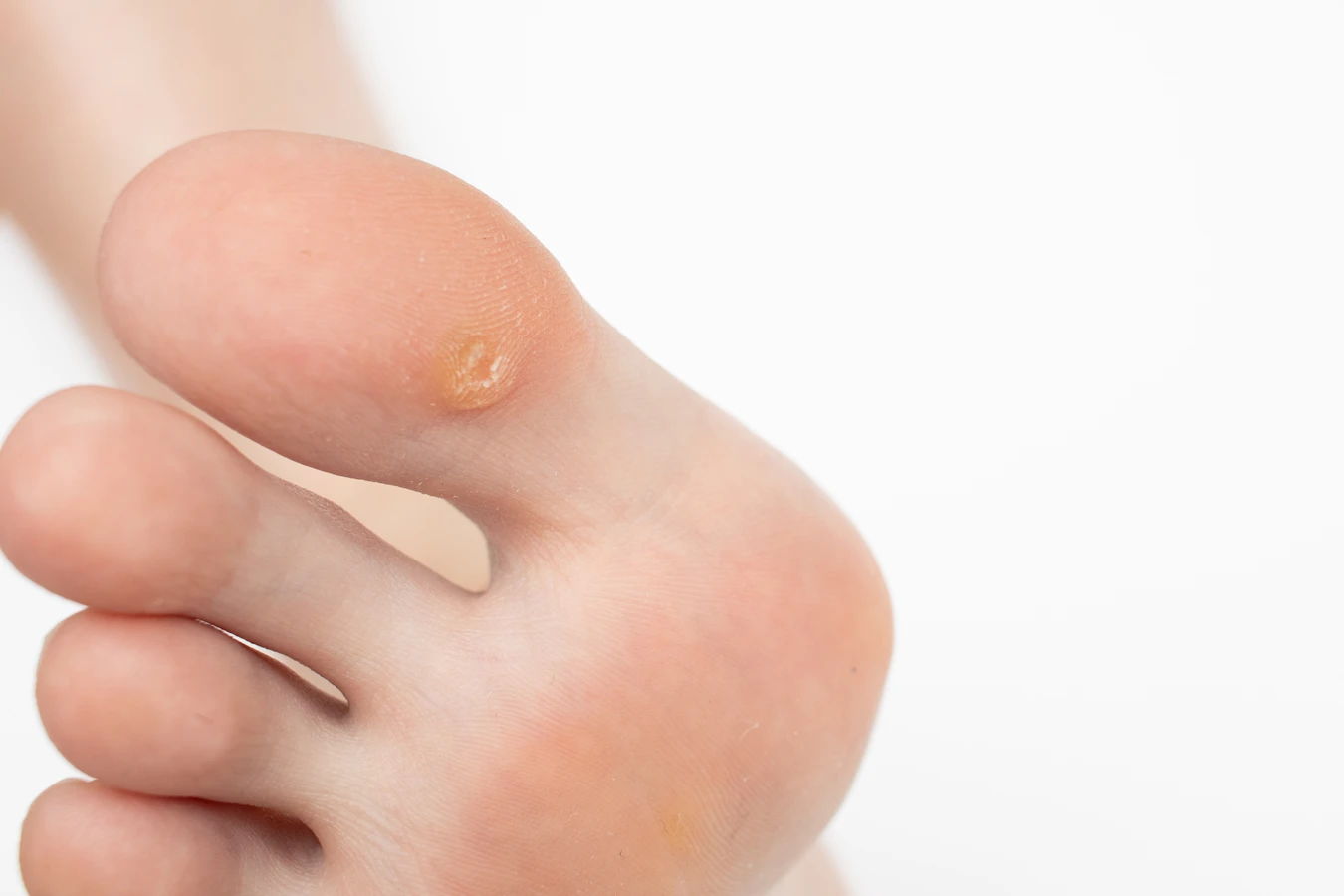
Brodawki stóp, znane również jako kurzajki podeszwowe, to kolejny częsty rodzaj brodawek. Występują one na podeszwach stóp, często w miejscach narażonych na ucisk i tarcie, co może sprawiać, że wbijają się do wnętrza skóry, powodując ból podczas chodzenia. Ich powierzchnia może być pokryta zrogowaciałym naskórkiem, a czarne punkciki są również charakterystyczne. Miejsca takie jak baseny, sauny czy wspólne prysznice są idealnym środowiskiem do zakażenia wirusem HPV odpowiedzialnym za kurzajki stóp. Dlatego tak ważne jest noszenie obuwia ochronnego w takich miejscach.
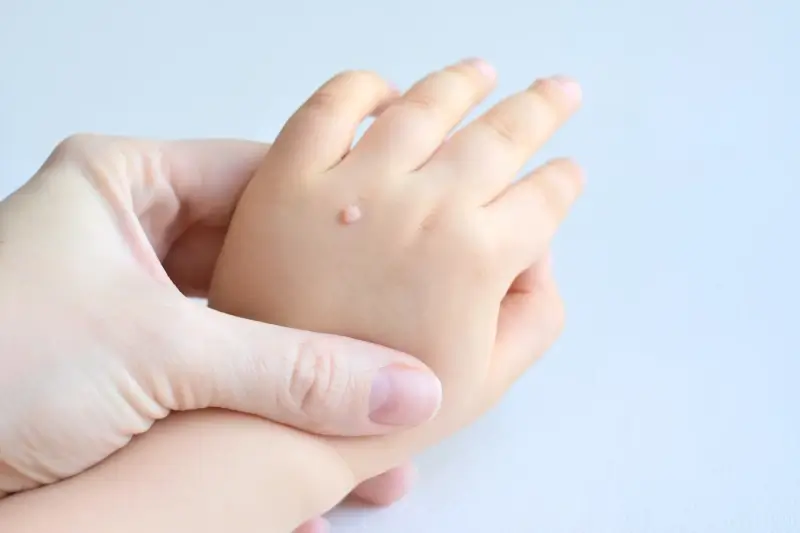
- Dłonie i palce: najczęstsza lokalizacja brodawek zwykłych.
- Stopy (podeszwy i palce): brodawki podeszwowe, często bolesne.
- Łokcie i kolana: miejsca narażone na otarcia i kontakt z podłożem.
- Twarz: brodawki płaskie, szczególnie u dzieci, mogą pojawiać się na czole, policzkach i brodzie.
- Okolice narządów płciowych: specyficzne brodawki (kłykciny kończyste), wymagające odrębnego leczenia.
Brodawki na twarzy, zazwyczaj w formie brodawek płaskich, częściej występują u dzieci i mogą pojawiać się na czole, policzkach, a nawet w okolicy ust. Są one zazwyczaj mniejsze, gładsze i mniej widoczne niż brodawki zwykłe. Warto pamiętać, że brodawki w okolicach narządów płciowych są wywoływane przez inne typy wirusa HPV i wymagają specjalistycznego leczenia dermatologicznego lub ginekologicznego. Samodzielne próby ich usunięcia mogą być nieskuteczne i prowadzić do powikłań.
Jakie są przyczyny powstawania kurzajek na dłoniach i stopach?
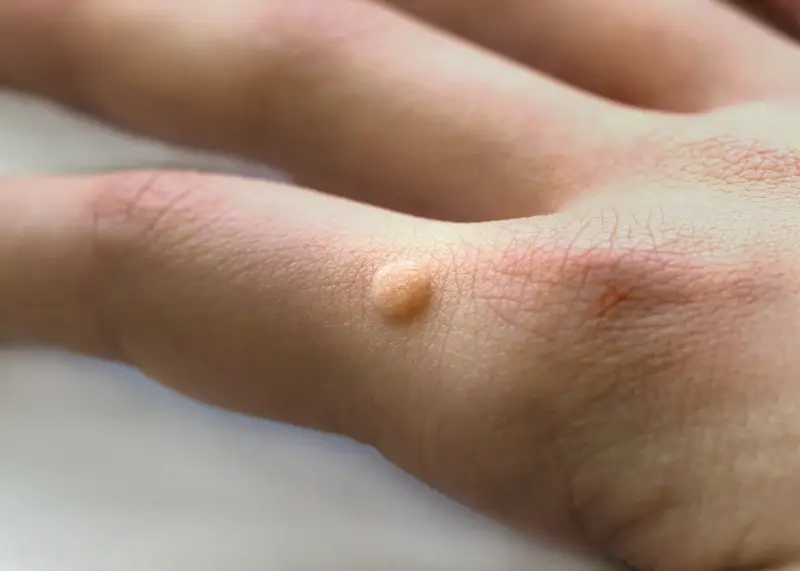
Powstawanie kurzajek na dłoniach i stopach jest bezpośrednio związane z infekcją wirusem brodawczaka ludzkiego (HPV). Te konkretne lokalizacje są szczególnie narażone z kilku powodów. Po pierwsze, dłonie i stopy mają stały kontakt z otoczeniem. Dotykamy nimi różnych powierzchni, od poręczy w transporcie publicznym, przez blaty stołów, aż po podłogi w miejscach publicznych. Wszędzie tam wirus HPV może się znajdować, czekając na okazję do wniknięcia do naszego organizmu.
Drugim kluczowym czynnikiem jest obecność mikrourazów. Skóra na dłoniach i stopach, choć pozornie mocna, jest narażona na drobne skaleczenia, zadrapania, pęknięcia czy otarcia. Szczególnie stopy, które są obciążane podczas chodzenia, mogą mieć suchą, popękaną skórę, która stanowi łatwiejszą bramę dla wirusa. Podobnie, jeśli mamy tendencję do obgryzania paznokci lub skórek wokół nich, stwarzamy idealne warunki do przeniesienia wirusa z innych części ciała lub od innych osób. Drobne ranki wokół paznokci są bardzo podatne na infekcje.
Wilgotne środowisko sprzyja przetrwaniu i namnażaniu się wirusa HPV. Dlatego miejsca takie jak baseny, siłownie, szatnie, kluby fitness czy ogólnodostępne prysznice są częstymi źródłami zakażenia. W tych miejscach wiele osób chodzi boso, co zwiększa ryzyko kontaktu z wirusem znajdującym się na mokrych podłogach. Niewystarczająca higiena osobista, np. niemycie rąk po kontakcie z potencjalnie zakażonymi powierzchniami, również zwiększa ryzyko przeniesienia wirusa na własną skórę. Warto pamiętać, że wirus HPV jest bardzo odporny i może przetrwać na powierzchniach przez długi czas.
W jaki sposób wirus brodawczaka ludzkiego wywołuje kurzajki?
Wirus brodawczaka ludzkiego (HPV) jest patogenem, który atakuje komórki nabłonka, czyli warstwę komórkową pokrywającą skórę i błony śluzowe. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus integruje swój materiał genetyczny z komórkami gospodarza. Wirus HPV jest specyficzny, ponieważ potrafi on namnażać się w keratynocytach, czyli komórkach warstwy kolczystej naskórka, które odpowiadają za produkcję keratyny – białka budującego skórę, włosy i paznokcie.
Kiedy wirus dostanie się do komórki nabłonka, zaczyna się namnażać i zakłócać jej normalny cykl życia. Komórki zakażone wirusem HPV zaczynają się dzielić w sposób niekontrolowany i przyspieszony. Ten nadmierny rozrost komórek prowadzi do powstania charakterystycznej, wypukłej zmiany skórnej, którą znamy jako kurzajkę. Powierzchnia kurzajki jest zazwyczaj szorstka i nierówna, ponieważ jest to efekt nieprawidłowego rogowacenia naskórka, spowodowanego przez wirusa. Wewnątrz kurzajki można czasami dostrzec drobne, czarne punkty – są to zatrzymane i zakrzepłe naczynia krwionośne, które odżywiają rozrastającą się tkankę.
Czas potrzebny na pojawienie się widocznych zmian skórnych po zakażeniu wirusem HPV może być różny. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów, może trwać od kilku tygodni do nawet kilku miesięcy. Zależy to od wielu czynników, w tym od typu wirusa, stanu immunologicznego danej osoby oraz miejsca infekcji. Nie u każdego, kto miał kontakt z wirusem, rozwiną się kurzajki. Układ odpornościowy zdrowej osoby jest często w stanie samodzielnie zwalczyć infekcję, zanim ta zdąży wywołać widoczne zmiany.
Z czego wynikają nawracające kurzajki i jak im zapobiegać?
Nawracające kurzajki to problem, z którym boryka się wiele osób. Często wynika to z faktu, że usunięcie widocznej zmiany skórnej nie zawsze oznacza całkowite wyeliminowanie wirusa HPV z organizmu. Wirus może pozostać w uśpieniu w okolicznych komórkach skóry, a przy osłabieniu odporności lub ponownym kontakcie z wirusem może doprowadzić do powstania nowych brodawek. Ponadto, jeśli kurzajka była rozległa lub głęboka, mogło dojść do przeniesienia materiału wirusowego na inne obszary skóry podczas zabiegu usuwania.
Kluczowym elementem w zapobieganiu nawrotom jest wzmocnienie układu odpornościowego. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to podstawowe czynniki wspierające naturalne mechanizmy obronne organizmu. W okresach zwiększonego ryzyka infekcji, np. jesienią i zimą, warto rozważyć suplementację witamin, takich jak witamina C, D czy cynk, które mają udowodniony wpływ na funkcjonowanie układu odpornościowego. Zawsze jednak przed rozpoczęciem suplementacji warto skonsultować się z lekarzem.
- Wzmocnij odporność poprzez zdrową dietę i tryb życia.
- Unikaj kontaktu z powierzchniami w miejscach publicznych bez odpowiedniego obuwia ochronnego.
- Dbaj o higienę osobistą, zwłaszcza po powrocie do domu i przed jedzeniem.
- Nie dotykaj, nie rozdrapuj ani nie próbuj samodzielnie usuwać kurzajek, aby uniknąć rozsiewania wirusa.
- W przypadku nawrotów, skonsultuj się z dermatologiem w celu dobrania odpowiedniej metody leczenia.
Bardzo ważna jest również świadomość i higiena w miejscach publicznych. Noszenie klapków lub specjalnego obuwia w basenach, saunach, siłowniach, hotelowych łazienkach czy na publicznych plażach znacząco zmniejsza ryzyko zakażenia. Po powrocie do domu należy dokładnie umyć ręce. Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obuwie, również pomaga w ograniczeniu rozprzestrzeniania się wirusa. Jeśli ktoś z domowników ma kurzajki, należy zadbać o to, aby nie używał wspólnych ręczników do osuszania miejsc objętych zmianami.
Od czego powstają kurzajki w kontekście OCP przewoźnika?
Kwestia powstania kurzajek w kontekście ochrony ubezpieczeniowej, w tym OCP przewoźnika (Odpowiedzialność Cywilna Przewoźnika), wydaje się na pierwszy rzut oka niepowiązana. Jednakże, można znaleźć pewne pośrednie związki, szczególnie w sytuacji, gdy dojdzie do zaniedbań w zakresie higieny i bezpieczeństwa, które mogłyby pośrednio wpłynąć na zdrowie osób objętych ochroną. OCP przewoźnika obejmuje odpowiedzialność przewoźnika za szkody powstałe w związku z przewozem, zarówno dotyczące osób, jak i rzeczy. Chociaż kurzajki same w sobie nie są typową szkodą w rozumieniu ubezpieczeniowym, ich powstawanie może być elementem szerszego kontekstu.
Wyobraźmy sobie sytuację, w której przewoźnik zapewnia transport do miejsca, które jest zaniedbane pod względem higieny, na przykład ośrodka wypoczynkowego z nieczystymi sanitariatami czy basenem o wątpliwej jakości. Jeśli pasażerowie, korzystając z tych obiektów, ulegną zakażeniu wirusem HPV i w konsekwencji pojawią się u nich kurzajki, może to stanowić problem. W skrajnych przypadkach, jeśli zaniedbania higieniczne były rażące i udowodnione, mogłoby to być argumentem w dochodzeniu roszczeń, choć jest to scenariusz mało prawdopodobny w praktyce ubezpieczeniowej dotyczącej OCP. Ubezpieczenie to zazwyczaj skupia się na szkodach materialnych lub poważnych obrażeniach ciała.
Ważne jest, aby przewoźnicy, dbając o jakość świadczonych usług, zwracali uwagę również na standardy higieniczne miejsc, do których transportują pasażerów, zwłaszcza jeśli są to zorganizowane wycieczki lub przewozy do ośrodków rekreacyjnych. Chociaż bezpośrednia odpowiedzialność za powstanie kurzajek leży po stronie wirusa i indywidualnej odporności, to zapewnienie bezpiecznych i higienicznych warunków podczas podróży jest częścią ogólnej odpowiedzialności przewoźnika. Zaniedbania w tym zakresie mogłyby teoretycznie zostać podniesione jako zarzut, choć jest to raczej rzadki przypadek w kontekście typowych roszczeń OCP.
Jakie są dostępne metody leczenia kurzajek u lekarza?
Gdy domowe sposoby leczenia kurzajek okazują się nieskuteczne, warto zwrócić się o pomoc do specjalisty. Dermatolog dysponuje szeregiem metod, które są bardziej radykalne i skuteczne w usuwaniu opornych zmian. Jedną z najczęściej stosowanych metod jest krioterapia, czyli wymrażanie kurzajek ciekłym azotem. Zabieg ten powoduje zniszczenie tkanki brodawki poprzez jej zamrożenie. Po zabiegu tworzy się pęcherz, a następnie strupek, który po odpadnięciu pozostawia nową, zdrową skórę. Czasami konieczne jest powtórzenie zabiegu.
Inną skuteczną metodą jest elektrokoagulacja, polegająca na wypaleniu kurzajki za pomocą prądu elektrycznego. Jest to zabieg wykonywany w znieczuleniu miejscowym, który pozwala na precyzyjne usunięcie zmiany. Po zabiegu powstaje strupek, który goi się przez pewien czas. Laseroterapia to kolejna opcja, wykorzystująca wiązkę lasera do odparowania tkanki brodawki. Metoda ta jest precyzyjna, minimalnie inwazyjna i często stosowana w przypadku trudnych do usunięcia lub rozległych zmian. Również w tym przypadku zazwyczaj stosuje się znieczulenie miejscowe.
- Krioterapia (wymrażanie ciekłym azotem)
- Elektrokoagulacja (wypalanie prądem)
- Laseroterapia (usuwanie wiązką lasera)
- Chirurgiczne wycięcie (w uzasadnionych przypadkach)
- Leczenie farmakologiczne (kremy, maści na receptę)
W niektórych przypadkach, szczególnie gdy kurzajki są bardzo głębokie, rozległe lub oporne na inne metody, lekarz może zdecydować o chirurgicznym wycięciu zmiany. Jest to zabieg inwazyjny, wymagający znieczulenia i odpowiedniej rekonwalescencji, ale pozwala na całkowite usunięcie brodawki wraz z jej korzeniami. Dermatolog może również przepisać specjalistyczne leki w formie kremów lub maści, które zawierają substancje keratolityczne, cytostatyczne lub immunomodulujące, wspomagające walkę z wirusem HPV. Wybór metody leczenia zależy od wielkości, lokalizacji i liczby kurzajek, a także od ogólnego stanu zdrowia pacjenta.


Więcej artykułów
Podiatra Warszawa
Podolog Warszawa
Sterylizacja narzędzi gabinetu podologicznego